9 de septiembre del 2020
- ¿Qué es?
- Causas
- Síntomas
- Diagnóstico
- Tratamiento
- Evolución de la enfermedad
- Líneas de investigación
-
Equipo y estructura
Tratamiento del Síndrome de Transfusión Feto Fetal
La evolución natural de la transfusión feto fetal implica una alta morbimortalidad en útero o neonatal en la mayoría de los casos, con tasas de discapacidad neurológica entre el 40-80% y de mortalidad de, prácticamente, el 100% de los casos si aparece antes de las 20 semanas, y del 80% si aparece entre las 21 y las 26 semanas.
El diagnóstico temprano y un tratamiento en el momento adecuado, son esenciales para mejorar el pronóstico. Es una enfermedad que requiere un tratamiento urgente, en los días siguientes al diagnóstico, dado que puede progresar rápidamente.
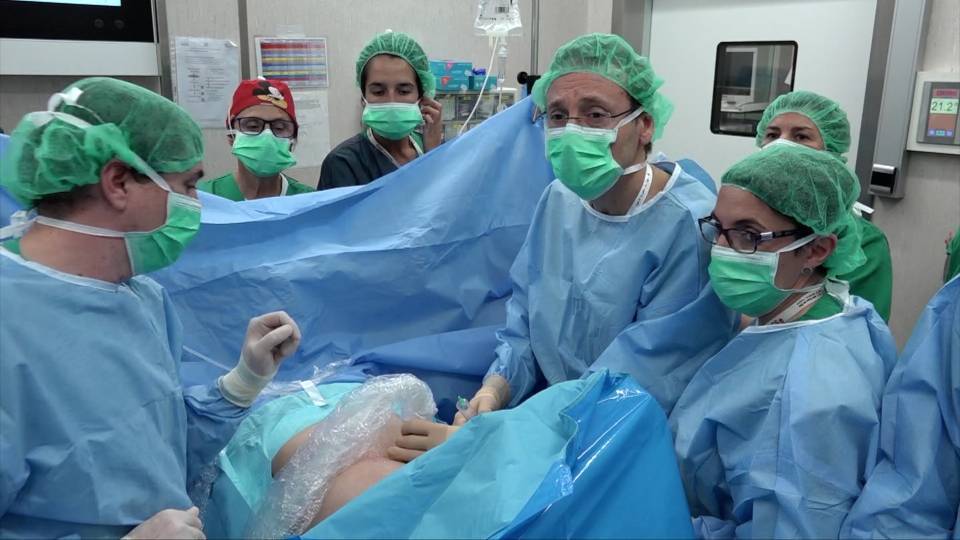
El tratamiento de primera elección para el síndrome de transfusión feto fetal severo es el quirúrgico: la cirugía fetoscópica.
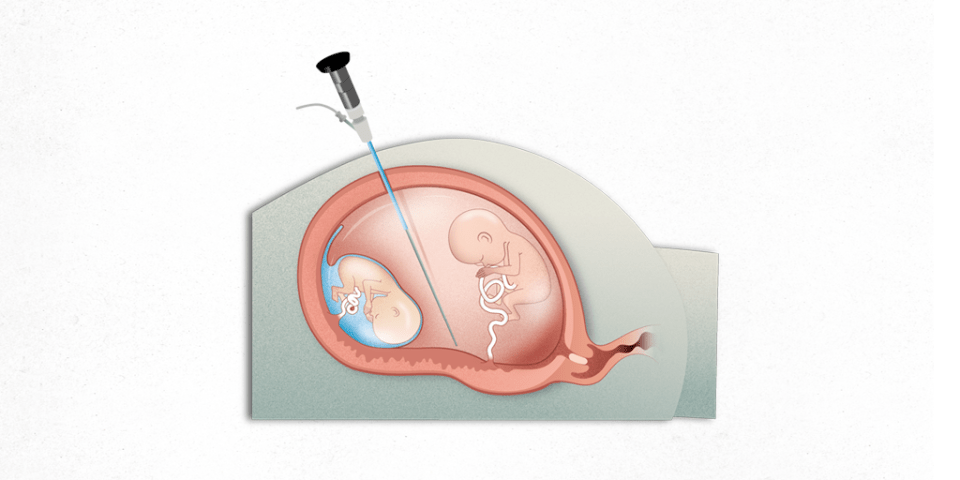
La cirugía fetal (fetoscopia) es el tratamiento de elección de la transfusión feto fetal. Se propuso como tratamiento del síndrome transfusión feto fetal a principios de los 90.
Se trata de una cirugía mínimamente invasiva. Se realiza una incisión en la piel de unos 3 mm y se inserta una cánula (trocar) hasta el interior de la cavidad uterina a través de la que se introduce una cámara y la fibra láser.
El problema de la transfusión feto fetal radica en la placenta, no en los fetos, por eso el tratamiento también se realiza sobre la placenta. Se obtiene visión directa de la placenta a través de un endoscopio y tras identificar las comunicaciones vasculares, estas se coagulan con láser, eliminando todas las conexiones vasculares entre los fetos y dividiendo la placenta única en dos territorios placentarios independientes, como si se tratara de una gestación bicorial.
En la mayoría de casos se realiza con anestesia local asociada a una sedación para que la gestante esté más relajada. La gestante está dormida, pero respirando espontáneamente.
Después de la cirugía, la paciente debe estar en cama las primeras 24 horas en reposo absoluto. A las 24 horas se realiza un primer control ecográfico y, si no aparecen complicaciones, empieza la movilización y se da el alta a su domicilio.
Durante las semanas siguientes a la operación, se realizan controles ecográficos cada semana y se recomienda mantener reposo relativo y baja laboral hasta el final de la gestación. Se entiende por reposo relativo, no hacer presión abdominal (no coger pesos, no hacer ejercicios que aumenten la presión abdominal), movilizaciones cortas (moverse por casa, caminar durante 5-10 minutos seguidos), pero frecuentes.
Un tratamiento de segunda elección es realizar un amniodrenaje. El amniodrenaje consiste en introducir una aguja en el interior de la cavidad amniótica con el objetivo de extraer el exceso de líquido amniótico del saco del receptor y, así, reducir la presión y el riesgo de parto pretérmino.
Los resultados obtenidos con este método son claramente inferiores al láser y por tanto, se reserva su uso para casos en los que el láser no es posible o está contraindicado.
La supervivencia promedio con este método es cercana a un 60%, con tasas de discapacidad neurológica superiores al láser. Con esta terapia se consigue prolongar la gestación, pero solo es un tratamiento sintomático, no trata la causa de la enfermedad, que es la presencia de la transfusión a través de las anastomosis ya mencionadas.
Las complicaciones más frecuentes son:
- Rotura prematura de membranas (RPM). Se trata de la rotura de la bolsa amniótica y salida de líquido amniótico al exterior. Puede ocurrir en un 10-20% de los casos. Es una complicación frecuente que no implica, en la mayoría de ocasiones, la pérdida de la gestación.
- Parto pretérmino (PP). En nuestro medio, la edad gestacional media de parto de las mujeres a las que se les ha realizado una cirugía fetal es de 33 semanas. En, aproximadamente, un 5-8% de casos se produce un parto prematuro extremo (antes de las 28 semanas).
- La pérdida gestacional. Ocurre, aproximadamente, en un 5-10% de los casos debido a un parto pretérmino, rotura de membranas o no tolerancia del feto al tratamiento. El tratamiento de la transfusión feto fetal hace que, de forma aguda, pare la sobrecarga de volumen en los fetos receptores y los fetos donantes aumenten su volumen, situación a la que se tienen que adaptar de forma rápida. En algunos casos, los fetos no consiguen esa adaptación, conllevando a su muerte.
- Retraso de crecimiento selectivo. El hecho de dividir la placenta en dos, convirtiendo a los bebes en gemelos independientes, implica que cada feto tenga ahora su propio territorio placentario. En los casos en que la división placentaria es muy asimétrica, existe el riesgo que el feto con poca placenta presente un retraso de crecimiento selectivo. El riesgo es mayor en aquellos casos en que la discordancia de crecimiento entre ambos fetos previa a la cirugía es superior al 30-35%. En casos severos, puede conllevar a la pérdida fetal.
- Secuelas neurológicas del feto superviviente. Se han descrito tasas variables de secuelas neurológicas en la transfusión feto fetal (2-20%). Las series más recientes, en las que las tasas de éxito del tratamiento es mayor, y con mejores protocolos de seguimiento de los fetos tratados mediante fetoscopia, reportan tasas de lesión neurológica menores, entre el 2-8% presentes previamente al parto en la mitad de los casos. Esta complicación es más frecuente en los receptores y está mayormente asociada a la prematuridad.
- Infección intraamniótica. Es una complicación poco frecuente gracias a la utilización de antibióticos profilácticos durante la cirugía. Aunque aparece en menos del 1% de los casos, las consecuencias son la pérdida gestacional y/o el parto prematuro.
- Transfusión Feto Fetal (TFF) inversa. Se da cuando el feto donante ahora es receptor y a la inversa. Aunque es poco frecuente, requiere de una nueva cirugía para tratarla.
- Instauración de la secuencia anemia-policitemia (TAPS). Se trata de una transfusión sanguínea crónica de un feto al otro. Se caracteriza por una diferencia de hemoglobina entre uno y otro gemelo y no presenta secuencia oligo-olihidroamnios. En casos severos puede condicionar un fallo cardíaco, lesión neurológica e incluso pérfida fetal, más frecuente en el feto anémico. Es una complicación poco frecuente. Aparece excepcionalmente de forma espontánea y, aunque su incidencia es mayor tras una fetoscopia láser para tratar la transfusión feto-fetal, en nuestro centro la tasa de aparición es menor al 1%.
Información documentada por:


Publicado: 20 de febrero del 2018
Actualizado: 8 de julio del 2025
Mantente al día sobre este contenido
Suscríbete para recibir información sobre las últimas actualizaciones relacionadas con este contenido.
(*) Campos obligatorios
¡Gracias por tu suscripción!
Si es la primera vez que te suscribes recibirás un mail de confirmación, comprueba tu bandeja de entrada.