17 juny de 2021
- Què és?
- Causes i factors de risc
- Símptomes
- Diagnòstic
- Tractament
- Viure amb la malaltia
- Evolució de la malaltia
- Preguntes freqüents
-
La malaltia al Clínic
-
Equip i estructura
Diagnòstic del Restrenyiment
Història clínica i exploració física
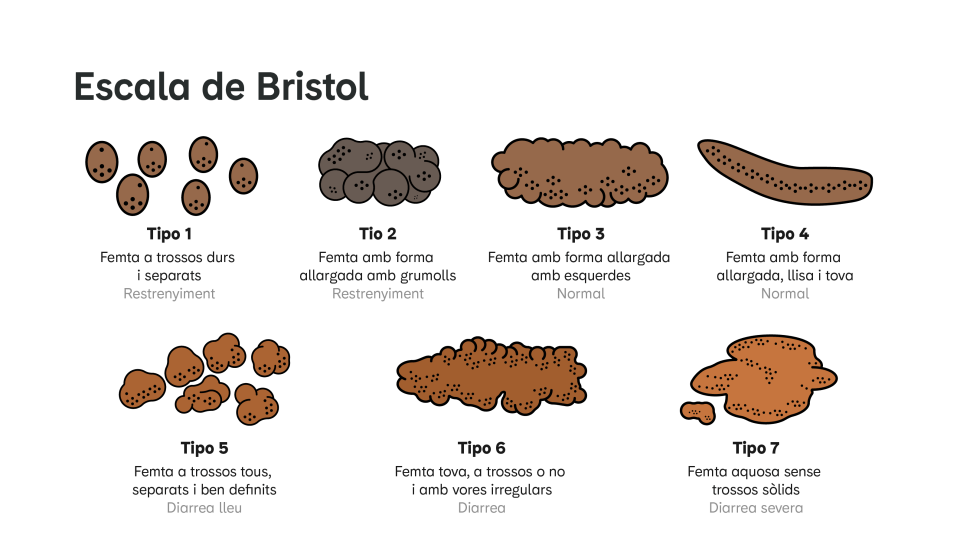
La història clínica i l'examen físic són els punts més importants de l'avaluació d'un pacient amb estrenyiment. És fonamental comprendre clarament la molèstia del pacient, conèixer la durada dels símptomes i les mesures generals que aquest ha realitzat per tractar d'alleujar aquesta molèstia. L'ús de l'Escala de Bristol (Figura) pot ser d'utilitat perquè el pacient descrigui la forma i la consistència de les seves deposicions.
Durant l' interrogatori per a la història clínica, s' ha de tenir en compte 3 aspectes fonamentals: 1) la detecció de símptomes o signes d' alarma, 2) la recerca de causes secundàries d' estrenyiment, ús de fàrmacs, malalties sistèmiques o neurològiques i processos locals com tumors, i 3) el compliment dels criteris de Roma IV.
Dins de l'exploració física, la inspecció rectal pot aportar molta informació ja que permet la detecció de patologia anal com hemorroides, estenosi, fissures, rectocele masses. Per exemple, una asimetria en l'obertura anal pot suggerir un trastorn neurològic que afecti la funció dels esfínters, i la falta de descens del perineu en pujar suggereix la presència de disfunció del sòl pelvià.
|
Signes d' alarma |
|
Exploracions complementàries

Analítica. No hi ha evidència que una analítica general sigui eficaç com a prova de rutina en els pacients amb estrenyiment, tot i que sí que s'ha d'indicar en aquells pacients amb signes d'alarma i en aquells en què la història clínica indiqui un estrenyiment de causes secundàries. Algunes guies recomanen, com a part de l'estudi diagnòstic, un hemograma amb determinació de siderèmia (presència de ferro en sang), un ionograma (nivells d'electròlits en sang), i determinació de calci i fòsfor en sèrum, glucosa i hormones tiroidals, a més d'aquells test específics que es considerin necessaris en funció de la sospita clínica de la malaltia causant de l'estrenyiment.

Radiografia simple d’abdomen. La radiologia simple d'abdomen pot ser molt útil en la valoració de pacients hospitalitzats amb estrenyiment de manifestació aguda o amb empitjorament important d'un estrenyiment crònic, sobretot quan l'exploració física orienti cap a una possible obstrucció o pseudoobstrució. La radiografia pot mostrar diferents alteracions: presència d'impactació fecal o fecalomes (acumulació de femtes dures) a la regió més distal del recte, nanses intestinals dilatades (en casos d'obstrucció mecànica o adinàmica, com la síndrome d'Ogilvie) o vòlvuls de sigma (obstrucció intestinal produïda per la torsió del còlon sigmoide). En els casos d'estrenyiment crònic sense signes d' alarma, no està indicada degut a la seva escassa utilitat diagnòstica.

Colonoscòpia. El rendiment diagnòstic de la colonoscòpia en pacients amb estrenyiment com a únic símptoma és similar al de la població general, per la qual cosa no es recomana realitzar-la com a prova de rutina. No obstant això, es pot indicar en pacients que presenten signes d'alarma, incloent-hi el debut dels símptomes a partir dels 50 anys. En aquests casos, es recomana realitzar prèviament un test de sang oculta en femta. També es considera la colonoscòpia si fracassa el tractament amb laxants.
Proves funcionals

Manometria anorrectal. La manometria permet valorar la funció de l'esfínter anal en repòs i durant la defecació, així com l'activació reflexa del sòl pelvià. Pot mesurar la sensibilitat i adaptabilitat rectal i la relaxació de l'esfínter anal extern i intern. Es considera indicada en pacients que no responen a les mesures higièniques i dietètiques, i laxants de primer nivell. És útil en el diagnòstic de trastorn funcional de la defecació, i per a la correcta selecció de pacients candidats a rebre tractament rehabilitador mitjançant biofeedback anorrectal.

Test d'expulsió amb pilota. Consisteix en la introducció d'una pilota en el recte, que conté 50ml d'aigua, que el pacient ha d' evacuar. Tot i que la metodologia d'aquest test és variable, l'enfocament més estès és determinar el temps que triga el pacient a expulsar el globus en el vàter. Aquesta prova està indicada en els pacients que no responen al tractament amb canvis d'estil de vida i laxants de primer nivell, i quan la sospita és que l'estrenyiment està causat per una alteració de la defecació.

Determinació del temps de trànsit colònic (TTC). És una exploració de gran utilitat per aquells pacients amb sospita de trànsit colònic lent com a causa de l'estrenyiment. La seva determinació es realitza mitjançant la ingesta de petits marcadors radiopacs d'una substància plàstica lleugera i la posterior realització de radiologies d'abdomen seriades per quantificar el temps de trànsit colònic. A Espanya, el protocol més utilitzat és la realització de radiografies als 4 i 7 dies, fins i tot, en ocasions, el desè dia. El retard excessiu de la progressió d'aquests marcadors i la seva retenció en còlon són indicatius del diagnòstic de la inèrcia colònica o hipomotilitat del còlon. Aquesta prova està indicada en els pacients que no responen al tractament amb canvis d'estil de vida, laxants de primer nivell i quan la sospita és que l'estrenyiment està causat per una hipomotilitat del còlon.

Videodefecografia. La defecografia permet valorar l'anatomia i els canvis funcionals de l'anorrecte, essent útil quan se sospiten causes anatòmiques de l'estrenyiment com enterocele o invaginació, i en aquells pacients amb disfunció del sòl pelvià. Es considera un test coadjuvant i, per tant, no es recomanen com a exploració única per a diagnòstic. En la prova s'administren 150 ml de bari en el recte dels pacients, se'ls demana que realitzin maniobres de Valsalva (tossir, pujar) i es monitoritza la seva eliminació. Existeixen 2 tècniques per identificar les alteracions anatòmiques:
- Fluoroscòpia. Té l'avantatge de ser accessible i ràpida, però irradia.
- Ressonància magnètica. Té l' avantatge d' observar tots els òrgans del sòl de la pelvis durant la defecació sense irradiar, però és d'elevat cost i menys accessible que la primera. Actualment el Clínic disposa de la defecografia per ressonància magnètica.
Informació documentada per:



Publicat: 21 juliol de 2020
Actualitzat: 24 juliol de 2025
Subscriu-te
Rep informació cada cop que aquest contingut s'actualitzi.
(*) Camps obligatoris
Gràcies per subscriure-t'hi!
Si es la primera vegada que et subscrius rebrás un mail de confirmació, comprova la teva safata d'entrada.